KPC: o que é a superbactéria resistente a antibióticos que levou hospital a esvaziar UTI
Cultura da KPC em uma placa de Petri; foto de 2013 Reprodução/EPTV A Unidade de Terapia Intensiva (UTI) adulta do Hospital Municipal Dr. Mário Gatti, em Camp...
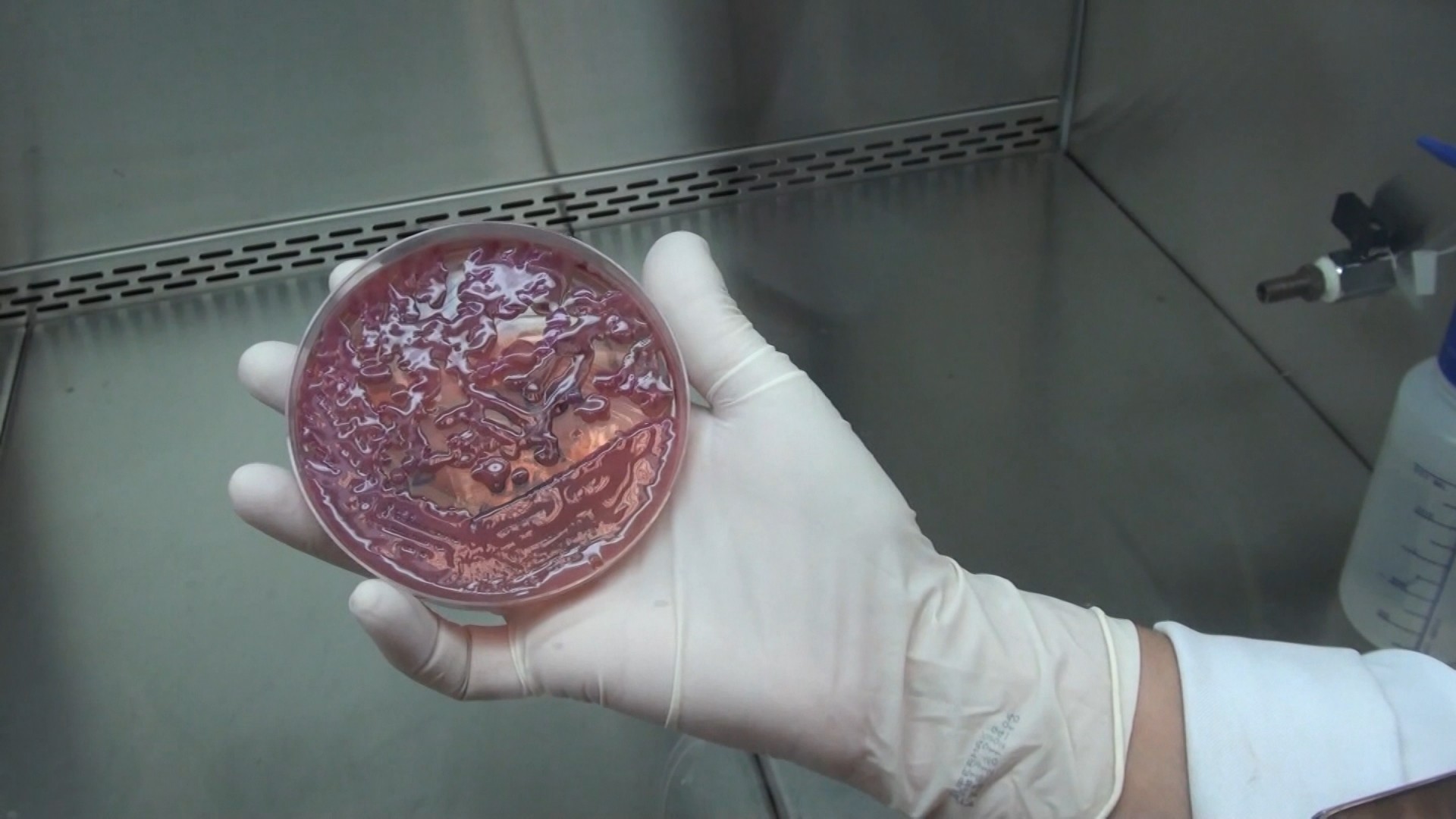
Cultura da KPC em uma placa de Petri; foto de 2013 Reprodução/EPTV A Unidade de Terapia Intensiva (UTI) adulta do Hospital Municipal Dr. Mário Gatti, em Campinas (SP), foi fechada temporariamente após sete pacientes apresentarem infecção pela chamada superbactéria KPC, um microrganismo conhecido por resistir a grande parte dos antibióticos. A medida foi adotada para conter a disseminação dentro do hospital. Quando um caso é identificado, equipes de controle de infecção costumam isolar pacientes e realizar uma desinfecção rigorosa do ambiente para evitar novos casos. 🧐 Mas afinal, o que é essa bactéria e por que ela preocupa tanto os médicos? O que é a bactéria KPC A KPC não é uma espécie totalmente nova de bactéria. Trata-se de uma variante da Klebsiella pneumoniae, um microrganismo que já existe naturalmente e pode causar infecções, mas que desenvolveu um mecanismo que dificulta o tratamento. Segundo o infectologista Renato Kfouri, vice-presidente da Sociedade Brasileira de Imunizações (SBIm), a diferença está na capacidade da bactéria de produzir uma enzima que destrói os antibióticos. “A KPC é uma Klebsiella que desenvolveu, por mutações, a capacidade de produzir uma enzima que destrói boa parte dos antibióticos normalmente usados para combatê-la”, explica. Essa enzima, chamada carbapenemase, neutraliza medicamentos importantes usados no tratamento de infecções bacterianas. Por isso, a bactéria passa a responder a poucas opções terapêuticas. Por que ela é chamada de “superbactéria” Bactérias com resistência a vários antibióticos são conhecidas como bactérias multirresistentes —popularmente chamadas de superbactérias. Nesses casos, as opções de tratamento ficam mais limitadas e muitas vezes é necessário usar combinações de antibióticos ou medicamentos menos utilizados. “A resistência antimicrobiana não é simples, não é tudo ou nada. Às vezes a bactéria tem resistência parcial e precisamos associar antibióticos para conseguir tratar”, diz Kfouri. Mesmo assim, os tratamentos costumam ser mais complexos e exigem acompanhamento médico cuidadoso. Fachada do Hospital Mário Gatti, em Campinas (SP). Reprodução/EPTV Que doenças ela pode causar Assim como outras bactérias hospitalares, a KPC pode provocar diferentes tipos de infecção, dependendo do órgão afetado. Entre as principais estão: pneumonia, infecção urinária, infecção na corrente sanguínea (sepse), meningite. Em geral, essas infecções acontecem em pacientes já internados e com quadro clínico grave. Por que ela aparece mais em hospitais A KPC é considerada uma bactéria típica do ambiente hospitalar. Isso ocorre porque pacientes internados frequentemente passam por procedimentos invasivos, como sondas, cateteres, ventilação mecânica ou cirurgias —o que pode facilitar a entrada de microrganismos no organismo. Além disso, muitos pacientes já apresentam imunidade comprometida ou uso prévio de antibióticos, fatores que favorecem o surgimento de bactérias resistentes. “A grande maioria dos casos acontece em ambiente hospitalar, onde há pacientes mais vulneráveis e maior uso de antibióticos”, afirma Kfouri. Freepik Como a bactéria se espalha A transmissão ocorre principalmente por contato com superfícies ou materiais contaminados, além de secreções corporais. A bactéria pode ser transmitida por: secreções respiratórias, sangue, fezes, urina, superfícies hospitalares contaminadas Por isso, medidas como higienização rigorosa das mãos e desinfecção do ambiente são fundamentais para evitar surtos. Por que hospitais isolam pacientes ou fecham setores Quando um caso é detectado, os hospitais adotam protocolos rígidos para impedir a disseminação. Entre as medidas estão: isolamento do paciente infectado, equipes exclusivas para atendimento, limpeza e desinfecção completa do quarto e equipamentos, monitoramento de outros pacientes. “Se você identifica um caso, é sinal de que a bactéria pode estar circulando naquele ambiente. Por isso são necessários cuidados rigorosos para evitar novos casos”, explica Kfouri. Em situações com vários pacientes infectados, pode ser necessário fechar temporariamente setores inteiros, como UTIs. O papel do uso excessivo de antibióticos O aumento das superbactérias está diretamente ligado ao uso inadequado de antibióticos. Isso inclui: automedicação, interrupção precoce do tratamento, uso desnecessário em hospitais, uso em criação de animais e agricultura. Segundo Kfouri, esse fenômeno —chamado resistência antimicrobiana— é considerado um dos grandes desafios da medicina atual. “O problema é que a resistência cresce no mundo inteiro, enquanto o desenvolvimento de novos antibióticos não acompanha esse ritmo”, afirma.
